Грижі міжхребцевих дисків найчастіше виявляються при віковому остеохондрозі внаслідок сухості та ламкості фіброзного кільця. Але це лише один із факторів ризику. До інших відносяться:
- Сильне навантаження на область попереку через надмірну масу тіла.
- Слабкість м'язового апарату.
- Спадковість.
- Сидячий спосіб життя і, як наслідок, постійне стискання хребетних структур.
- Куріння.
- Великі фізичні навантаження
Згідно з медичною статистикою, у чоловіків це захворювання зустрічається набагато частіше, ніж у жінок.
Які найчастіші причини виникнення хвороби:
- Травми при ДТП чи падіннях.
- Підняття важких предметів із неправильним розподілом навантаження.
- Сколіоз або лордоз, що призводить до зростання навантажень на певні зони хребта.
- Дисплазії тазостегнових суглобів.
- Хронічні хвороби, зокрема туберкульоз хребта, новоутворення, сифіліс.
- Метаболічні порушення (спадкові та набуті).
Всі ці фактори призводять до того, що хрящі та кістки хребта зношуються та слабшають. А це і є головною причиною міжхребцевої грижі.
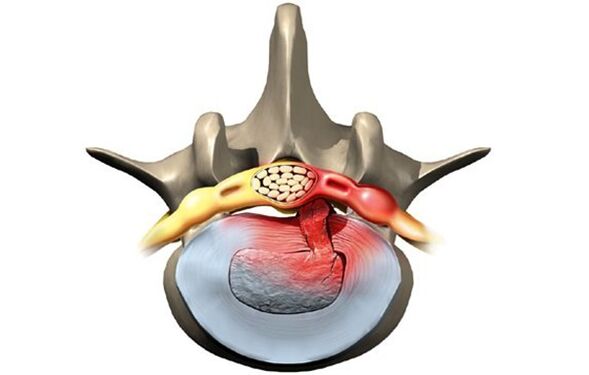
Стадії розвитку хвороби
Без належного лікування захворювання прогресує і стан пошкоджених хребетних дисків погіршується. Існує чотири стадії розвитку недуги:
- Пролапс. Міжхребцевий диск змістився зовсім небагато, не більше ніж на два міліметри. Пульпозне ядро не виступає межі хребетного тіла.
- Поперекова протрузія. Край диска виходить межі тіла хребта з відривом до 1, 5 мм, але зміщення ядра немає.
- Екструзія. Ядро випирає межі тіла хребця.
- Секвестрація. Ядро практично випадає назовні та нависає над хребцем у формі краплі. На цій стадії є ризик розриву фіброзного кільця та витікання рідкого секрету.
На першій стадії хвороби людини майже нічого не турбує, іноді виникають біль у попереку, але швидко минають. З розвитком хвороби погіршується і стан здоров'я, симптоми стають все болючішими та тривожними. Якщо вчасно не встановлено діагноз і не розпочато лікування, можливі наслідки: параліч ніг та серйозні порушення нервової системи.
Як проявляється грижа попереково-крижового відділу
Міжхребцева грижа здатна виявитися наступною симптоматикою:
- Больовими відчуттями в ділянці нирок.
- Болями при ходьбі, що іррадіюють у стегнову область.
- Онімінням ступнів, пальців, ділянок на поверхні гомілки та стегна.
- Почуття тяжкості в ногах.
- Скутістю рухів.
Щоб не запізнитися зі зверненням за медичною допомогою, варто ретельніше проаналізувати симптоми недуги. Їх можна поділити на три групи.
Больовий синдром
Біль при грижі попереково-крижового відділу хребта – ключова ознака. Навіть на першій стадії присутні болючі відчуття в районі пошкодженого диска, особливо після травми. Вони можуть посилюватись або вщухати, а потім виникати знову. Найчастіше крижова область навіть не болить, а ниє, особливо при фізичному навантаженні або тривалій сидячій роботі. Якщо людина лягає на здоровий бік і згинає ногу, біль повністю вщухає. Такий стан може тривати кілька місяців.
При своєчасному зверненні по медичну допомогу позбавитися проблеми нескладно. Достатньо попрощатися зі шкідливими звичками та позайматися рекомендованою лікарем лікувальною фізкультурою.
З кожним днем уражена зона збільшуватиметься, а стан тканин диска погіршуватиметься. Про перехід до другого ступеня недуги сигналізує посилення болю. Вона тепер відчувається не тільки в крижової області, а охоплює всю поперек, іррадіює в шийний відділ, у кожний спинний м'яз, сідниці, стегна, гомілки, ступні та пальці ніг. Дискомфорт проявляється при руховій активності, навіть незначній – кашлі чи чханні.
Хребетний синдром
Посилення болю другої стадії супроводжується постійними спазмами м'язів спини. Це призводить до ще більшого дискомфорту хворого. Він може вільно рухатися, розігнути спину, потягнутися. Хода такої людини стає невпевненою, вона весь час нахиляється у бік, протилежний від хворої, сутулиться.
Через порушення координації рухів погіршується якість життя. Він не може добре виконувати поставлені на роботі завдання, та й активний відпочинок через постійні болі стає нереальним.
Корінцевий синдром
Якщо грижа залишається поза увагою медиків, прогресуюче захворювання веде до стискання спинномозкових корінців, внаслідок чого вони відмирають, а доступ крові до тканин пошкодженого диска майже неможливий. З'являються характерні для серйозних стадій хвороби симптоми:
- Ослаблення м'язів ножів. Хворий не може присідати, потягуватись, підстрибувати. Навіть піднятися сходами йому складно.
- Оніміння ураженої зони та прилеглих ділянок. Шкіра стає малочутливою та блідою, з'являється відчуття мурашок, поколювання. Пацієнти скаржаться на гіпергідроз у хворій ділянці та ногах або, навпаки, на зайву сухість шкірних покривів.
- Люмбаго. Хворого мучать простріли в ділянці нирок з гострим, різким болем, який посилюється при будь-якому русі. Без лікування це призводить до руйнування суглобів стегна та коліна.
- Помітне витончення хворої ноги, що призводить до асиметрії постави.
- Порушення роботи органів малого тазу. Загострюються урологічні та гінекологічні недуги, зникає лібідо, можлива діарея, нетримання сечі.
У важких випадках хребетної грижі є ризик паралічу, інвалідності та навіть летального результату.
Діагностика патології
Якщо у людини виникли сильні поперекові болі, йому потрібно записатися на прийом до невролога. Він проведе обстеження із медичними тестами:
- Виявлення рефлексів із сухожиль нижніх кінцівок.
- Тестування підйому ноги.
- Визначення чутливості до тепла або холоду, болю та вібрації по всій поверхні ніг, стегон, сідниць, живота та спини.
Після цього лікар направить пацієнта на МРТ або КТ поперекового відділу. За допомогою томографічних методик буде отримано тривимірне зображення ураженої зони. По ній можна визначити місцезнаходження та розміри грижі, стадію захворювання.
Якщо є ризик пошкодження спинного мозку, додатково призначається електроміографія, нейрографія та контрастна мієлографія. За допомогою цих досліджень лікар виявить, чи потрібне термінове оперативне втручання.
Лікування міжхребцевої грижі
Хребцева грижа лікується як консервативними, і хірургічними методами. Вибір методики залежить від стадії розвитку недуги, присутності супутніх хвороб та протипоказань.
Консервативна терапія
Терапевтичний курс спрямований насамперед на зняття болю та полегшення стану пацієнта.
Які фармпрепарати може прописати лікар:
- Медикаменти, що знімають біль та запалення. При загостренні – у вигляді ін'єкцій. Коли гострий біль знятий (зазвичай вистачає трьох-чотирьох днів), призначають пероральні препарати з аналогічним ефектом.
- Новокаїнові блокади з додаванням кортикостероїдів. Подібний метод здатний усунути біль відразу на два тижні. Зазвичай проводять курс блокад з ін'єкціями у різні ділянки пошкодженого диска.
- Міорелаксанти центральної дії. Вони знижують активність м'язів, знімаючи болючі спазми.
- Вітамінно-мінеральні комплекси з акцентом на елементи групи В. Вони трохи розслаблюють м'язи, допомагають регенерації тканин та провідності нервових імпульсів.
Після усунення больового синдрому прийом фармпрепаратів знижується. Лікування недуги йде за рахунок лікувальної фізкультури та фізіопроцедур.
Методи лікування фізіотерапевтичними процедурами підбирають також залежно стану хворого. Це може бути:
- Лікування теплом або електрострумом.
- Електрофорез із протизапальними препаратами.
- Акупунктура та акупресура.
- Гірудотерапія.
- Гідромасаж.
Звичайний масаж допустимо лише у випадках, якщо відсутній больовий синдром. Більш ефективне фізіотерапевтичне лікування – мануальна терапія з постізометричною релаксацією.
Лікарі наполегливо рекомендують хворим, що палять, відмовитися від цигарок.
Важливою є також корекція харчування, особливо для пацієнтів із зайвою вагою. З меню доведеться виключити жирні, пікантні страви, солодощі, алкоголь. Щадна дієта з великою кількістю овочів і кисломолочних продуктів допоможе організму краще перенести лікування, а також позбутися кілограмів, що навантажують спину.
Хірургічне втручання
Консервативне лікування зазвичай триває близько двох місяців. Якщо воно не дає необхідного результату, приймається рішення про зміну терапевтичної тактики або хірургічне втручання. Останнє призначають при сильних болях, втрати чутливості ніг, порушення функції органів малого таза. Залежно від складності ситуації операцію роблять такими способами:
- Ендоскопічний метод. У ураженій зоні роблять три мікророзрізи. Один вводять камеру для трансляції на монітор. Через два інших видаляють випинання грижі за допомогою мініатюрного інструментарію.
- Спосіб надшкірної дискектомії. Пошкоджене ядро видаляють через прокол у хребцевому диску та замінюють його штучною субстанцією.
- Шляхом лазерної реконструкції. Її проводять як пункцій з допомогою спеціальної голки без розсічення тканин. Випромінювання лазера нагріває структури диска та стимулює регенерацію клітин, а також прибирає больовий синдром.
У складних випадках можливе ендопротезування хребцевих дисків – заміна травмованого органу на імплантат.
Після складних оперативних втручань потрібна реабілітація. Прооперований повинен буде носити корсет, який не зможе приймати сидяче положення близько трьох місяців. Подальший реабілітаційний період передбачає заняття лікувальною гімнастикою та фізіотерапію.
Профілактичні методики
Як і будь-яка інша недуга, міжхребцеву грижу простіше попередити, ніж лікувати. Що потрібно робити, щоб зберегти хребетні диски у здоровому стані:
- Точно розраховувати навантаження, якщо з ними пов'язана ваша робота, або ви професійний спортсмен.
- Коригувати масу тіла (її індекс не повинен перевищувати 30).
- Вибрати хороший матрац, щоб спати у правильному положенні (переважно на спині).
- Займатися щадною фізкультурою, плаванням, фітнесом.
- Включити в ранкову гімнастику вправи зміцнення м'язового корсета хребта.
- Відмовитися від цигарок.
- Повноцінно харчуватися.
Якщо дотримання цих правил увійде у звичку, то хребетну грижу є ризик отримати лише внаслідок нещасного випадку.
Грижа міжхребцевого диска небезпечна серйозними наслідками, а лікування запущених випадків є дуже тривалим. Щоб уникнути оперативного втручання та ускладнень, при хворобливих відчуттях у ділянці спини варто здатися неврологу.
Остеохондроз
Сам термін остеохондроз є похідним із двох слів: остео – кістка, і хондр – хрящ. Просто кажучи, це окостеніння хряща. Хоча дане трактування є докорінно неправильним. Деякі у своїх помилках йдуть ще далі, і впевнені у тому, що остеохондроз – відкладення солей у суглобах. Причому відкладається саме кухонна сіль, яка нібито у великій кількості вживається в їжу.
Патогенез
Насправді все відбувається дещо інакше. І складніше. І кухонна сіль якщо і грає якусь роль у виникненні остеохондрозу, то дуже опосередковану. В основі остеохондрозу лежить дистрофія та дегенерація суглобового хряща. Це не самостійне захворювання, а патологічний процес, який може відзначатися практично будь-де, де є сполучна хрящова тканина.
Але все-таки остеохондроз у переважній ситуації вражає хребет. Чому так? Справа в тому, що між хребцями є своєрідні прокладки – міжхребцеві (міжхребцеві) диски. Фізіологічна роль цих дисків полягає в амортизації та запобіганні тіл хребців від передчасного зносу внаслідок механічних навантажень. Диск складається з внутрішнього рідкого драглистого ядра, оточеного фіброзним кільцем, верхньої та нижньої кінцевими пластинами.
Диск зазнає колосального механічного навантаження, що веде до постійного пошкодження його структур на клітинному рівні. Людина ці процеси занадто виражені – це наша плата за прямоходіння. Щоб диск повністю «стерся», він повинен постійно регенерувати, тобто відновлюватися. Саме рівновага процесів ушкодження-регенерації обумовлює нормальну будову міжхребцевого диска. Ще одна цікава деталь – постачання кров'ю та поживними речовинами міжхребцевих дисків здійснюється не через кровоносні судини, які заростають ще в дитинстві, а дифузно, з кісткової тканини тіл хребців. Знову ж таки, плата за здатність пересуватися на двох кінцівках, а не на чотирьох.
Через це міжхребцеві диски легкоранимі в анатомо-фізіологічному плані. Будь-який негативний процес в організмі призводить до порушення рівноваги ушкодження-регенерація, та до розвитку дистрофії та дегенерації в дисках. Структурно неповноцінний диск не в змозі витримувати належні механічні навантаження. Під надлишковим тиском з боку вищележачих хребців диски зміщуються в різному напрямку, як правило, в сторони та взад. Цей процес називається дисковою грижею.
Що втратила хрящової прокладки кісткова тканина хребців також піддається механічному зношування. Через постійну травматизацію на передній крайовій поверхні тіл хребців утворюються патологічні кісткові розростання – остеофіти. Розвивається спондильоз. Внаслідок дегенерації та зміщення диска зменшуються міжхребцеві проміжки, звужується спинномозковий канал, та ущемляються корінці спинномозкових нервів у т. зв. форамінальних отворах.
Причини
Причини, чи етіологічні чинники, остеохондрозу, різноманітні. Вони може бути як місцевими, тобто. обумовленими як патологією самого хребта, так і загальними порушеннями на організмовому рівні. Будь-яка патологія, яка веде до порушення структури хребетного стовпа або до обмінних порушень, може розглядатися як причина остеохондрозу. У зв'язку з цим виділяють:
- Зміни конфігурації хребта (сколіоз, патологічний лордоз чи кіфоз)
- Інші дефекти опорно-рухового апарату – плоскостопість, вузький плечовий пояс, аномалії будови тазу
- Травми хребта
- Слабкий імунітет
- Обмінні порушення – остеопороз, ожиріння, цукровий діабет, хвороби щитовидної залози
- Захворювання серцево-судинної системи – атеросклероз, гіпертонічна хвороба
- Розлади травлення, що ведуть до недостатнього всмоктування поживних речовин із шлунково-кишкового тракту
- Спадковість.
При цьому слід зазначити, що перераховані вище патологічні стани не обов'язково призводять до остеохондрозу. І тому необхідно постійне вплив деяких сприятливих чинників – переохолодження, неповноцінного харчування, малорухливого життя, чи навпаки, надмірних фізичних навантажень.
Симптоми
Сам собою остеохондроз – процес безсимптомний. І, водночас, ознаки дегенерації міжхребцевих дисків різноманітні. Як так? Справа в тому, що в основі клінічних проявів остеохондрозу лежать його ускладнення – дискові грижі, спондильоз, радикуліт, звуження спинномозкового каналу.
Причому клініка дуже варіабельна залежно від переважної локалізації процесу в шийному, грудному, або попереково-крижовому відділі хребта. Останній відділ уражається найчастіше, тому що саме поперек бере на себе максимальне фізичне навантаження. Ознаки остеохондрозу попереково-крижового відділу:
- Біль (люмбалгія, люмбаго, ішіас)
- Обмеження рухів у попереку і нижніх кінцівках (переміжна кульгавість)
- Тут же порушення чутливості на кшталт парестезій – оніміння, печіння, повзання мурашок
- Патологічне напруження поперекових м'язів
- За відсутності лікування - розлади функції тазових органів.
Шийний остеохондроз спостерігається дещо рідше, ніж попереково-крижовий. Проте ця патологія зустрічається також досить часто. Крім типових ознак болю (цервікалгії), зниження чутливості та рухів у верхніх кінцівках, шийний остеохондроз через порушення кровопостачання головного мозку має свої особливості. Ці особливості проявляються:
- Безсоння
- Головним болем, запамороченням
- Періодичною нудотою
- Загальною слабкістю, швидкою стомлюваністю
- Коливаннями артеріального тиску
- Зрідка зубним болем
- Поведінковими реакціями як плаксивості, дратівливості.
Грудний відділ при остеохондрозі уражається порівняно рідко. Пацієнти в даному випадку – особи, які за родом занять змушені сидіти у фіксованій незручній позі – студенти, школярі, програмісти, офісні працівники. Симптоми остеохондрозу в цьому випадку будуть такими:
- Біль та парестезії у грудній клітці
- Задишка
- Відчуття серцебиття
- Обмеження рухів у грудному відділі хребта.
Діагностика
Їх всього цього видно, що остеохондроз – хвороба-хамелеон. Через схожість ознак її легко сплутати з порушенням мозкового кровообігу, гіпертонічною хворобою, інфарктом міокарда, стенокардією, невротичними розладами. Ось чому для встановлення правильного діагнозу необхідна всебічна комплексна діагностика, щоб правильно визначити симптоми та лікування остеохондрозу.
Ця діагностика крім традиційного опитування та з'ясування скарг пацієнта повинна включати лікарський огляд і спеціальні методи дослідження. До цих методів відносять рентгенографію хребта, УЗД внутрішніх органів. Останнім часом для діагностики остеохондрозу з успіхом використовують комп'ютерну та магнітно-резонансну томографію.
Лікування
Лікувальна тактика при остеохондрозі передбачає використання:
- Медикаментів
- Масажу
- Фізіотерапевтичних процедур
- Лікувальної фізкультури (ЛФК)
- Мануальної терапії
- Голковколювання.
Медикаментозне лікування остеохондрозу в основному спрямоване на знеболювання та на ліквідацію запальних процесів у нервових корінцях. З цією метою використовують препарати НПЗЗ. У різних поєднаннях ці препарати знайшли широке застосування як мазей, уколів, таблеток на лікування остеохондрозу. При цьому не слід забувати, що ці засоби негативно впливають на печінку, шлунок та кишечник. Цим вони можуть посилювати обмінні порушення при остеохондрозі. Добре знімають біль блокади із місцевими анестетиками. Щоправда, ефект від цих засобів нетривалий, і аж ніяк не впливає протягом остеохондрозу в цілому.
Поліпшити обмінні процеси на місцевому та організмовому рівні можна за допомогою таких препаратів як хондропротектори, імуностимулятори та вітаміни з мінералами. Хондропротектори використовуються в таблетках, мазях і в ампулах. Серед загальнозміцнюючих засобів використовуються вітаміни С, групи В у комплексі з мінералами. У цьому плані найкращі препарати Кальція. Адже всупереч деяким помилковим твердженням в основі остеохондрозу лежить не надлишок, а дефіцит Кальція.
Після успішного зняття загострення показані фізіотерапевтичні процедури, масаж та ЛФК. Як фізпроцедури використовують електрофорез з кальцієм, фонофорез з гідрокортизоном, ампліпульс, парафінолікування. Всі ці заходи спрямовані на усунення болю та запалення в нервових корінцях, зв'язковому апараті та в м'язах. Масаж при остеохондрозі проводять за загальноприйнятою методикою. Масажна зона вибирається залежно від локалізації остеохондрозу. Розширення обсягу рухів досягається за допомогою ЛФК. Спочатку, у фазі загострення, динамічні навантаження майже відсутні. Пацієнт постійно перебуває у оптимальній позі. У цей час бажано носіння пристосувань, що іммобілізують – поперекового корсета, шийного коміра Шанца. У міру зняття загострення обсяг та тривалість рухів у ході занять ЛФК збільшуються.
Останнім часом у лікуванні остеохондрозу отримали нетрадиційні методи лікування – голковколювання, мануальна терапія, остеопатія. Акупунктура – це вплив на спеціальні біологічно активні точки, розташовані вздовж хребта, на вушних раковинах, на кистях і на стопах. При мануальній терапії нормальне розташування хребців та міжхребцевих дисків відновлюється за допомогою ручної дії рук спеціаліста. А в ході остеопатії структурна цілісність опорно-рухового апарату забезпечується за допомогою специфічних методик. За відсутності ефекту консервативних заходів лікування остеохондрозу, стійких болях, ускладнень показано оперативне втручання. Патологічно усунутий диск видаляють. В даний час з цією метою проводять мікродискектомію - видалення ендоскопічного зміщеного диска.



































